便秘とは
 便秘は内科の外来診療において最もよくみられる病状の一つです。もちろん巷でも「便秘」という言葉はよく耳にすると思いますし、市販のお薬やサプリメント、健康茶など様々な商品が出ています。便秘は日常的な症状であり、「大した問題ではない」「病院に行くほどではない」と思われがちです。しかし、一部のケースでは重篤な疾患の症状として現れることもあります。大腸がんなどの疾患も便秘の症状と関連している場合があります。
便秘は内科の外来診療において最もよくみられる病状の一つです。もちろん巷でも「便秘」という言葉はよく耳にすると思いますし、市販のお薬やサプリメント、健康茶など様々な商品が出ています。便秘は日常的な症状であり、「大した問題ではない」「病院に行くほどではない」と思われがちです。しかし、一部のケースでは重篤な疾患の症状として現れることもあります。大腸がんなどの疾患も便秘の症状と関連している場合があります。
また、慢性的な便秘が続くと、痔などの大腸・肛門疾患の発症・進行リスクが高くなる可能性もあります。
実は医学的には便秘の定義というのは難しく、各学会から様々な定義が定められており統一されていません。その中でも、我々専門医が指標にしてるのが「便通異常症診療ガイドライン2023」です。このガイドラインにおける便秘の定義は、「本来排泄すべき糞便が大腸内に滞ることによる兎糞状便・硬便, 排便回数の減少や, 糞便を快適に排泄できないことによる過度な怒責, 残便感, 直腸肛門の閉塞感, 排便困難感を認める状態」とされています。
簡単に大きく分けると次の2つのパターンがあります。
パターン1:
排便回数や排便量が
少ないため、大腸内に糞便が
滞る(宿便)タイプ
パターン2:
直腸内にある糞便を快適かつ
完全に排出できず、残便感が
あるタイプ
どちらも便秘症ですが、治療のアプローチが若干異なるので、便秘のタイプを知っておくことは大切です。
以下のような症状がみられる場合は、受診をお勧めします。
- 便秘が長引いている
- 排便した後でもスッキリしない、便が残っているような感覚がある
- 小さくて丸く、コロコロした便が少しだけ出る
- 便が硬くて、排便しにくい
- お腹が張っている
- 強くいきんでも少ししか排便されない
- 便が出るまでに時間がかかる
- はっきりした便意が現れない
- 市販の薬を飲んでもなかなか改善されない
- 便秘薬が効きにくくなり、薬を飲む量や頻度が増えてしまった
- 便秘が解消する時は、必ず下痢が出る
- 便秘からいぼ痔や切れ痔を引き起こしてしまった など
便秘の原因
運動不足やダイエット、食物繊維の不足、腸内環境の悪化など、生活習慣の乱れが便秘の原因となることがあります。また、便意を我慢し続けることで便意が来なくなるといった排便に関する習慣からも便秘が悪化することがあります。さらに、加齢や血流の滞りなどによって腸の機能が衰え、便秘になることもあります。
また便秘症を引き起こす可能性がある疾患として以下のようなものがあります。
- 糖尿病
- 甲状腺機能低下症(橋本病)
- 副甲状腺機能亢進症
- 脳血管疾患
- パーキンソン病
- 全身性強皮症
- アミロイドーシス
- うつ病、統合失調症
- 大腸がん、小腸がんなどの悪性腫瘍
- 慢性偽性腸閉塞症
- 直腸瘤
ここに挙げたものはほんの一部であり、便秘からこれらの疾患の可能性を引き出すのが医師の仕事です。当院では、便秘で受診された方にしっかりとお話を聞いたうえで正しい診断に導けるように心がけています。便秘が長引いている場合は、受診をおすすめします。原因を特定するためには、大腸カメラ検査などで大腸の状態を確認することが重要です。当院では「痛くない大腸カメラ検査」を心がけており、安心して検査を受けていただけます。
便秘と痔との関係性
 痔の発症は、強いいきみと密接な関係があります。便秘があると排便時に強いいきみをすることが多くなり、その結果、痔の発症リスクが上昇します。また、硬くて太い便を出そうとすることで肛門が切れてしまい、切れ痔が発生することも少なくありません。便秘が長期間続くと、切れ痔が繰り返し発生する傾向があります。
痔の発症は、強いいきみと密接な関係があります。便秘があると排便時に強いいきみをすることが多くなり、その結果、痔の発症リスクが上昇します。また、硬くて太い便を出そうとすることで肛門が切れてしまい、切れ痔が発生することも少なくありません。便秘が長期間続くと、切れ痔が繰り返し発生する傾向があります。
さらに、切れ痔による排便時の痛みがあると、無意識に便意を我慢することが習慣化し、便秘が悪化する悪循環に陥りやすくなります。また、切れ痔が悪化すると肛門が狭くなり、便秘がさらに悪化しやすくなることもあります。
当院では、消化器だけでなく肛門の状態も診察することで、便秘と痔の両方を同時に改善することを目指しています。
本当は怖い便秘症
便秘症は身近な存在だけに軽く思われがちです。しかし実は、便秘症は命に関わる病態であり、正しく治療しないと思わぬ事態になりかねません。アメリカで4000人を対象とした研究では、便秘のある人は便秘のない人と比較して、生存率が約4分の3に低下することが報告されました。なぜ便秘で命を落とすのか、それは以下のような事実が研究によって証明されたことで段々と実態がわかってきました。
- 便秘の人は、心疾患(狭心症や心筋梗塞など)や脳血管疾患(脳梗塞、脳卒中)で死亡するリスクが高い
- 便秘の人は、静脈血栓症の発症リスクが高い
- 便秘の人は認知症になるリスクが高い
- 便秘の人は、慢性腎臓病の発症リスクが高い
- 便秘の人は生活の質が低いと感じており、労働生産性が低下している
このように便秘のある人は様々な内科的な疾患を抱えるようになり、その結果として生存率が下がっていくことがわかったのです。つまり健康に長生きするために便秘を治療することがとても大切なのです。
便秘の治療
生活習慣の改善
便秘の治療は、いきなり便秘薬を処方するのでなく、まずは生活習慣を指導し改善することからスタートします。
以下が便秘改善のための大切なポイントです。
- 規則正しい生活
- 適度な運動
- 水分摂取
- 食生活の是正
- 排便時の姿勢
適度な運動
適度な運動は便通改善に役立ちます。有酸素運動やストレッチなどの軽度な運動は血行を促進し腸の活動を活発にする効果があります。
患者様の体力や状態に応じた適切な運動メニューをアドバイスしています。
水分補給
水分補給は便通改善に重要です。1日1500ml以上の水分摂取が推奨されています。適切な量の水をこまめに摂ることで、便が柔らかくなりスムーズな排便が促進されます。食事と一緒に水分を摂ることや、特に朝起きてすぐの水分摂取を心掛けましょう。
食生活の是正
便秘症の患者さんの30~50%は朝食を摂取していないというデータがあります。食事反射による排便は朝食後が最も強く、朝食を摂取することは排便習慣の確立に重要です。朝ごはんを食べましょう。
食物繊維の摂取については、水溶性と不溶性の両方の食物繊維をバランスよく摂取することが重要です。日本人の成人の食物繊維摂取量は平均14.8g/日(水溶性3.4g、不溶性10.8g)ですが、理想的には男性20g、女性18g/日以上が必要と言われています。水溶性の食物繊維はオートミール、バナナ、リンゴなどの果物や野菜に多く含まれ、便塊の移動をスムーズにする役割をしています。不溶性の食物繊維は穀物、ひじき、大豆などに多く含まれ、便容積を大きくする役割があります。日常の食事にこれらの食材を取り入れることで、腸内の動きを促進し便通を改善する助けとなります。
またマグネシウムの摂取量が少ないと便秘になりやすいです。マグネシウム含有量の多い食品は海藻類、玄米、ナッツなどです。乳酸菌やビフィズス菌、ヨーグルトなどプロバイオティクスも便秘の予防に大切です。
排便習慣の改善
 排便習慣の改善も重要です。便意があったら我慢せずにすぐにトイレに行くことや、排便時間を長く引き延ばさないようにすることが大切です。これらの習慣を身につけることで、再発を予防することができます。
排便習慣の改善も重要です。便意があったら我慢せずにすぐにトイレに行くことや、排便時間を長く引き延ばさないようにすることが大切です。これらの習慣を身につけることで、再発を予防することができます。
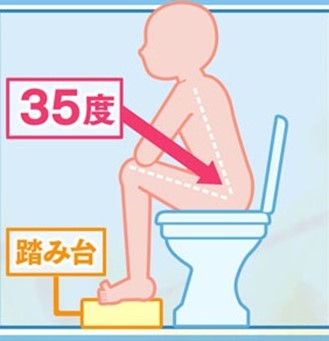
また排便時の姿勢にもコツがあります。排便時は前傾姿勢にすると便塊の通り道がまっすぐになり、腹筋も収縮しやすいため、ちょうどロダンの『考える人』のポーズが良い姿勢とされています。今は洋式トイレがほとんどだと思いますので、踏み台などを置いて角度を前傾姿勢のような角度を作ってやると良いです。
薬物療法
 生活習慣の改善で解消できない便秘には便秘薬の使用をおすすめします。現在、日本の薬局やドラッグストアではOTC医薬品といって処方箋なしで購入できる医薬品があります。またオンラインストアなどでは効果効能が不確かな健康食品なども販売されています。OTC医薬品は正しく使えば良い治療となりますが、間違った使い方をしたり必要な検査を受けずに使用したりすることで思わぬ事態を招くこともあります。できれば医師の指導のもと正しい便秘治療薬の使い方をしていただくことをおすすめします。当院では、患者様の状態や症状に合わせて適切な薬物療法を行っています。便秘改善のために、便を軟らかくする薬剤や便量を増やす薬剤、腸の機能を整える薬剤など、多様な薬剤を用意しています。また、薬を飲むタイミングや服用方法についても丁寧に指導し、最大の効果を得られるようサポートしていきます。
生活習慣の改善で解消できない便秘には便秘薬の使用をおすすめします。現在、日本の薬局やドラッグストアではOTC医薬品といって処方箋なしで購入できる医薬品があります。またオンラインストアなどでは効果効能が不確かな健康食品なども販売されています。OTC医薬品は正しく使えば良い治療となりますが、間違った使い方をしたり必要な検査を受けずに使用したりすることで思わぬ事態を招くこともあります。できれば医師の指導のもと正しい便秘治療薬の使い方をしていただくことをおすすめします。当院では、患者様の状態や症状に合わせて適切な薬物療法を行っています。便秘改善のために、便を軟らかくする薬剤や便量を増やす薬剤、腸の機能を整える薬剤など、多様な薬剤を用意しています。また、薬を飲むタイミングや服用方法についても丁寧に指導し、最大の効果を得られるようサポートしていきます。
便通異常症診療ガイドラインでは、便秘症に使うお薬についても詳細に記載されており、これを熟知した専門医が正しい便秘薬を処方することは大切です。日本で使われている代表的な便秘薬を一部ご紹介します。
| 製品名 | 効能 | 注意点 | |
| 刺激性下剤 | プルゼニド®、 センノシド®、 アローゼン® など |
大腸の蠕動運動を 促進する |
依存性が高いため、常用すると服用量がどんどん増える。 |
| 酸化マグネシウム | マグミット®、 マグラックス®、 酸化マグネシウム® |
便を軟らかくする | 高齢者や腎機能障害のある方は高マグネシウム血症になりやすい |
| ルビプロストン | アミティーザ® | 小腸の水分分泌を促して便を 軟らかくする |
若い方は吐き気が起こりやすい。妊婦には使用できない |
| リナクロチド | リンゼス® | 腸管内への水分分泌を 促進する |
副作用として下痢などがある |
| エロビキシバット | グーフィス® | 大腸内の水分量増加と 消化管運動の活性化 |
腹痛、下痢などの副作用がある |
| ポリエチレングリコール | モビコール® | 浸透圧で腸管内の水分を 増加させる |
腹痛、下痢などの副作用がある |
ご覧のように便秘治療薬にはたくさんの種類があり、注意すべき点も多いです。専門的知識のもと正しい使い方をすれば、理想的な排便コントロールができて満足感も上がるはずです。便秘は命に関わる病態です。重症化する前に一度、当院にご相談いただければと思います。